
| ACCUEIL |
|
Information Nicole Delépine - 2012
Voir la version PDF de cette publication : Informations aux malades atteints d'une tumeur au fémur Gérard Delepine, Nicole Delepine Informations aux malades atteints d'une tumeur au fémurABLATION DU FÉMUR INFÉRIEUR POUR OSTEOSARCOMEBUT DE CE FORMULAIRE 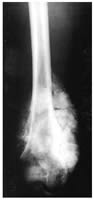 Les examens ont révélé une tumeur maligne de votre fémur. C'est la raison pour laquelle vous devez subir une opération. Durant les précédentes consultations on vous a expliqué la nécessité et les possibilités des traitements locaux et de la chimiothérapie. Vous devez également connaître les risques encourus normalement prévisibles et les suites de l'intervention prévue pour prendre votre décision définitive en toute connaissance de cause. Cette brochure doit vous aider à mieux comprendre les avantages et les risques de l'intervention pour vous permettre de poser les questions auxquelles vous n'aurez pas spontanément songées. ANATOMIE DU FÉMUR 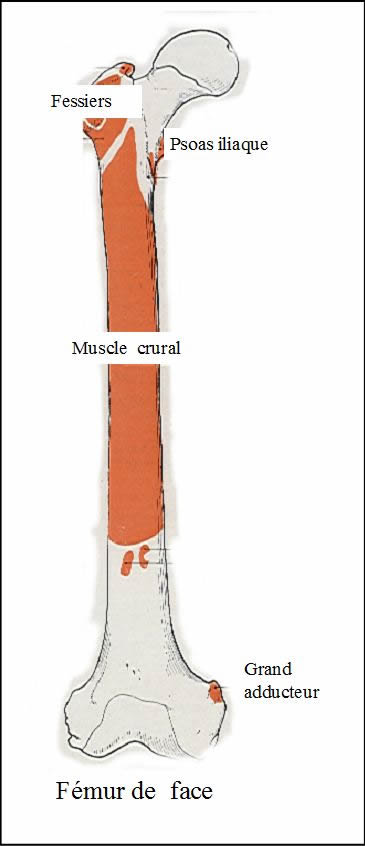 Le fémur est l'os principal de la cuisse, il s'articule en bas avec le tibia (l'os principal de la jambe) et en haut avec le cotyle (partie articulaire du bassin). Sur cet os s'insèrent de multiples muscles et pratiquement tous les muscles nécessaires à la marche. Toute intervention enlevant le fémur doit séparer tous les muscles qui s'insèrent sur la portion de l'os enlevé ce qui explique la gène fonctionnelle qui peut en résulter ultérieurement. De plus chez l'enfant les extrémités osseuses (epiphyse et métaphyses) sont responsables de la croissance. Enfin l'ablation du fémur laisse un vide qu'il faut absolument combler pour redonner la solidité et la longueur du membre. POURQUOI UNE OPÉRATION ? 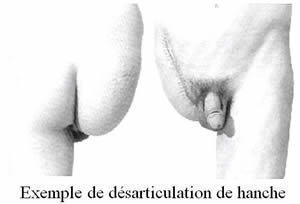 Les examens radiologiques et biopsiques qui ont été pratiqués ont montré que vous présentez une tumeur maligne de votre fémur appelée ostéosarcome. Les traitements médicamenteux seuls n'obtiennent jamais la guérison d'une telle tumeur osseuse. La radiothérapie n'est, par ailleurs, plus utilisée efficacement dans cette maladie. C'est pour cela que vos médecins vous conseillent la chirurgie. Une telle intervention se faisait jadis par désarticulation de hanche. Depuis 20 ans, grâce aux progrès de la chimiothérapie, de l'imagerie médicale et des techniques chirurgicales, elle peut être réalisée en conservant le membre sans diminuer les chances de guérison ainsi que le prouvent toutes les études réalisées sur le sujet dont les plus connues sont rappelées sur les courbes ci jointes. Mais les interventions conservant le membre sont des interventions beaucoup plus longues, beaucoup plus difficiles et exposées à beaucoup plus de complications que l'amputation.    PRINCIPES DE l'OPERATION Pour que l'intervention soit carcinologique, il faut qu'elle enlève en un seul morceau la tumeur osseuse, les muscles envahis entourés d'une couche de muscles sains, la cicatrice et la voie d'abord de la biopsie, l'orifice et le trajet du drainage (résection monobloc large). La tumeur, née à la partie inférieure du fémur, a envahi la médullaire vers le haut sur près de 14 centimètres, et s'accompagne de plus d'une lésion plus haut (skip lesion) située à 21 centimètres).; Comme il est prudent de conserver au moins 2 centimètres de graisse médullaire saine la résection doit emporter environ 23 centimètres de fémur. Sans reconstruction de votre squelette vous ne pourriez avoir aucun appui stable sur le membre et celui-ci serait inutile. Pour tenter de vous redonner une fonction satisfaisante vous permettant en particulier de marcher et de conduire une voiture, la meilleure solution consiste à reconstruire l'os enlevé à l'aide d'une prothèse fémorale. La prothèse du fémur s'articulera par une articulation à charnière avec une prothèse fixée dans le tibia. Ce matériel est fabriqué sur mesure d'après les radiographies que vous avez passées.  TECHNIQUE OPÉRATOIRE 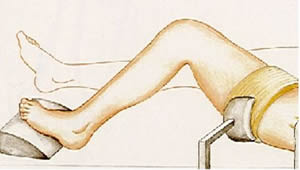 L'intervention se déroule sous anesthésie générale, péridurale ou rachianesthésie. Ces 2 dernières techniques d'anesthésie ont le mérite de diminuer la perte sanguine et également d'éviter d'endormir le coeur et les poumons. On peut ainsi opérer des malades très âgés ou fragilisés par des traitements médicamenteux lourds avec des risques plus faibles. Les anesthésies loco-régionales assurent une antalgie totale lors de l'intervention mais leur inconvénient est de laisser le malade entendre ce qui se passe et éventuellement les moteurs que l'on utilise lors de la chirurgie ; pour éviter cet inconvénient, il vous est conseillé de vous munir d'un baladeur et de cassettes correspondant à votre musique préférée. Lors de l'intervention, vous serez installé sur le dos. L'ablation tumorale 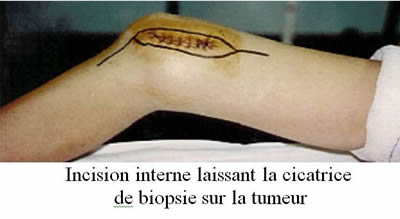 L'intervention nécessite 1 à 2 incisions ; l'incision principale, habituelle, à la face interne du genou, mesurera près de 25 centimètres à partir du condyle fémoral interne en en laissant la cicatrice de biopsie sur la tumeur; Une deuxième incision sur le bord externe de la cuisse est parfois nécessaire lorsque la tumeur est très volumineuse ou lorsque l'extension tumorale des parties molles prédomine à la face externe de la cuisse. Le premier temps de l'intervention, consiste à ouvrir le genou (résection trans articulaire), par l'incision interne le fémur et à séparer le fémur du tibia en coupant toutes les attaches musculaires, tendineuses et ligamentaires entre le fémur inférieur et le tibia en laissant tous les éléments à retirer (dont la cicatrice de la biopsie) sur la tumeur. Le second temps est la libération du fémur inférieur de ses attaches musculaires après avoir protégé les vaisseaux fémoraux.   Le fémur devient alors plus mobile et on peut aborder sa partie moyenne (la diaphyse), l'exposer en faisant tourner le fémur et la mesurer à partir de l'interligne articulaire. Lorsqu'on a repéré le niveau de section diaphysaire prévu d' après l'examen du scanner et de l'IRM préopératoires on peut couper l'os. Le fémur peut alors être enlevé et la pièce envoyée en anatomie pathologique pour examen visant à préciser le degré histologique de malignité et la qualité carcinologique des limites de la résection.  La reconstruction squelettique La reconstruction squelettique peut alors commencer. Elle utilise une prothèse totale de genou comportant une prothèse fémorale inférieure articulée par une charnière à une prothèse tibiale. En effet, lors de la résection tous les ligaments du genou (ceux qui stabilisent l'articulation) ont été enlevés avec le fémur. Les prothèses que l'on utilise pour traiter les arthroses du genou (prothèses à glissement) ne permettraient pas de redonner une fonction satisfaisante du fait de l'instabilité.  La pièce fémorale et la pièce tibiale sont fixées dans l'os par du ciment acrylique contenant des antibiotiques après calibrage des diaphyses à l'aide d'alésoirs.  Dans votre cas, pour diminuer le risque d'infection qui constitue une des complications les plus graves on remplace le corps métallique de la prothèse fémorale par un fourreau de ciment contenant de fortes doses d'antibiotiques. Il ne reste alors qu'à parfaire l'hémostase et à fermer la peau sur un drain aspiratif. Le drainage a pour but de limiter le risque d'hématome particulièrement important dans cette chirurgie où on utilise des anticoagulants en postopératoire.  SOINS POST-OPÉRATOIRES 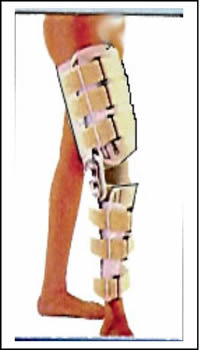 Pour diminuer le risque de phlébite, des anticoagulants vous seront donnés quelques jours jusqu'à ce que vous repreniez une activité motrice suffisante. Pour diminuer le risque infectieux, une antibiothérapie lourde vous sera administrée (habituellement une céphalosporine si vous n'y êtes pas allergique, et un autre anti staphylococcique) jusqu'à un jour après l'ablation du drainage. La marche avec appui est immédiatement autorisée avec une canne et une attelle pendant une quinzaine de jours. Il faut, en effet, limiter les mouvements de flexion du genou pour ne pas risquer de gêner la cicatrisation. De plus, le muscle quadriceps est souvent affaibli par l'intervention et l'absence d'attelle risque d'entraîner une flexion brutale et une chute. 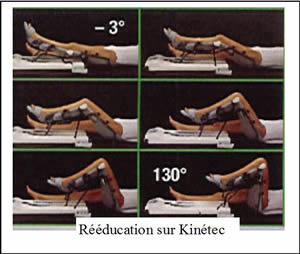 Pour éviter les raideurs du genou, la mobilisation passive du genou sera immédiatement entreprise ; la mobilisation sur appareil électrique réglable (kinétec est facile et permet une mobilisation passive précoce du genou sans douleur ni risque du lâchage musculaire). La rééducation pratiquée en clinique a pour but de vous faire comprendre les exercices que vous devrez pratiquer à votre domicile. L'essentiel est de remuscler les muscles de la cuisse. 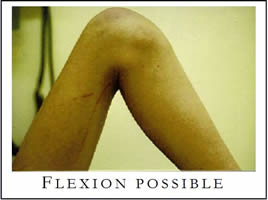 La durée habituelle de l'hospitalisation postopératoire en clinique est de 15 jours. La durée totale de rééducation postopératoire est, normalement, de 6 mois. La flexion moyenne obtenue est de 100°. la reconstruction prothétique est celle qui assure le meilleur résultat fonctionnel mais elle est celle qui nécessite le plus d'expérience pour diminuer le risque de complications. Lorsqu'il n'y a pas de complications la prothèse assure une fonction articulaire excellente ou très bonne et qui ne paraît pas se détériorer trop vite avec le recul dont on dispose. La récupération de la force du quadriceps est cependant parfois lente et incomplète et la montée et la descente facile des escaliers nécessite habituellement 3 à 6 mois. 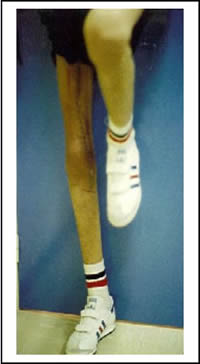 A un an la flexion moyenne atteint 100°. La marche avec appui complet est indolore et illimitée. La pratique de sports doux (natation, vélo, équitation) ne pose aucun problème. De l'avis des malades et selon les critères de la Société Européenne des Tumeurs osseuses et des parties molles (E.M.S.O.S.), le résultat fonctionnel final habituel est bon ou excellent. Les séquelles fonctionnelle éventuelle dépend en fait de l'état des parties molles : muscles (qui ont été enlevés en partie ou désinsérés), nerfs sciatiques (qu'il a fallu refouler pour les séparer de la tumeur ou couper s'ils étaient englobés dans la masse des parties molles). A long terme cependant, l'avenir de ces prothèses massives reste incertain. Quelque soit les matériaux utilisés, l'usure ne peut que s'aggraver avec le temps. La fréquence des descellements et autres complications mécaniques ne peut qu'augmenter avec le recul.  COMPLICATIONS POSSIBLES La chirurgie cancérologique conservatrice expose à de nombreuses complications : 1. Infections : On évalue le risque d'infection à environ 2% pour la chirurgie programmée des affections dégénératives ostéo-articulaires. Il est plus élevé en cas d'intervention longue, de reprise opératoire ou lorsque le terrain est fragilisé par la chimiothérapie ou la radiothérapie et dans votre cas peut être estimé à plus de 6%. Les infections peuvent apparaître précocement après la chirurgie mais aussi survenir à l'occasion d'une ré intervention pour une cause mécanique ou à l'occasion d'une infection en un point quelconque de votre corps ou même spontanément. C'est dire que tout foyer infectieux avéré ou possible doit être traité par des antibiotiques préventivement même si sa gravité propre ne paraît pas le justifier. Les complications infections imposent le plus souvent de multiples interventions . 2. Les phlébites et les complications thrombo-emboliques : Les phlébites (formation d'un caillot dans une veine) sont relativement fréquentes après la chirurgie des membres inférieurs malgré les traitements prophylactiques. Correctement traitées, elles ne laissent pratiquement pas de séquelles mais elles exposent exceptionnellement aux complications emboliques (migration d'un caillot dans les poumons) qui peuvent, très exceptionnellement, entraîner la mort. 3. La dé-vascularisation tissulaires liées aux larges dissections et exérèses peuvent entraîner la nécrose secondaire de la peau et/ou de certains muscles conservés initialement. Cette nécrose tissulaire secondaire peut être source d'infection secondaire. 4. Les récidives : Malgré une exérèse chirurgicale large la récidive tumorale est possible dans la jambe conservée ou ailleurs (poumons, os). Les récidives sont d'autant plus graves qu'elles sont dépistées avec retard. Ce risque impose que vous consultiez régulièrement votre chirurgien et votre chimiothérapeute avec les examens complémentaires (scanners, radio, scintigraphie osseuse) tous les 3 mois pendant 2 ans puis tous les 6 mois pendant 2 ans, puis tous les ans. 5. Usure et descellement : Avec le temps toute prothèse, comme tout matériel inerte, s'use, peut se casser, et sa fixation dans l'os peut devenir insuffisante (descellement). En cas de bris de matériel, d'usure importante ou de descellement une réintervention est habituellement nécessaire. 6. Enfin, tout acte chirurgical peut engendrer des complications imprévues exceptionnelles : Les tissus voisins, peuvent être touchés qu'il s'agisse des vaisseaux sanguins ou des nerfs. Il peut s'agir de lésions par compression des nerfs ou des parties molles liée à la position du patient pendant l'opération. Ces lésions disparaissent dans la plupart des cas en quelques semaines. On peut enfin observer des lésions cutanées provoquées par les désinfectants puissants qu'on utilise ou par le courant électrique alimentant les appareils médicaux et chirurgicaux utilisés pendant l'intervention. Toutes les complications citées peuvent rendre une ou plusieurs réintervention nécessaires (près de 10% dans les premiers mois postopératoires) et imposer, en cas d'échecs itératifs, l'amputation secondaire du membre. |
||
|
|
© Nicole Delépine - Biographie - Avocat famille Angers - Webangelis - Voyance |